網膜の外科的治療(手術)について
網膜の多くの病気に関わる後部硝子体剥離(こうぶしょうしたいはくり)って?
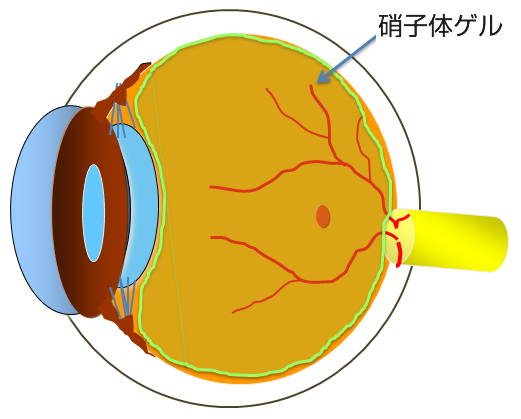
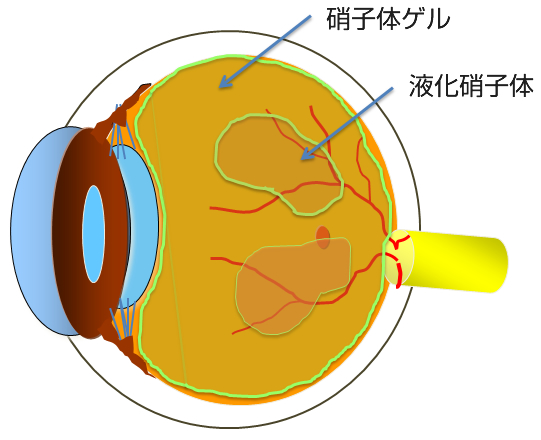
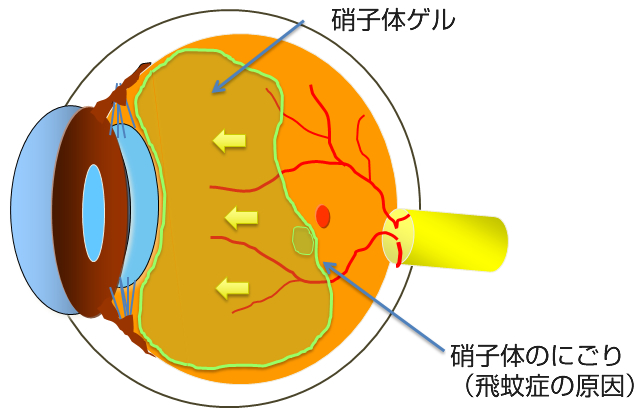
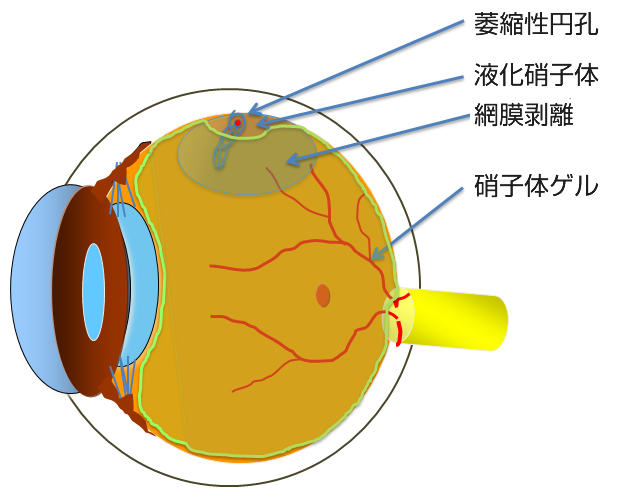
人間は加齢により老化が進行しますが、目も例外ではありません。眼球の中心部には硝子体(しょうしたい)というゲル状の物質(硝子体ゲル)がつまっています(図1)。魚の目玉などにも入っているトロトロとしたものです。ところがこの硝子体ゲルは加齢により少しずつ減少していきます。この硝子体ゲルが減ってくるとその隙間には液化硝子体というさらさらの水に置き換わっていきます(図2)。そしてあるところまで進行するとある日突然、硝子体ゲルは網膜から離れて前方に移動していきます(図3)。これが後部硝子体剥離という現象です。後部硝子体剥離がおこると硝子体ゲルが目の動きとともに大きく動くことになります。そこで、もともとあった硝子体の中の濁りが、網膜に動く影となってうつります。これが後部硝子体剥離による飛蚊症(ひぶんしょう)です。こういった加齢性の変化が網膜剥離(もうまくはくり)や黄斑円孔(おうはんえんこう)、糖尿病網膜症(とうにょうびょうもうまくしょう)、硝子体黄斑牽引症候群(しょうしたいおうはんけんいんしょうこうぐん)、黄斑上膜(おうはんじょうまく)、硝子体出血(しょうしたいしゅつけつ)などの病気と大きく関係しています。
- 図1
- 図2
- 図3
50-60歳台で生じる
網膜剥離(もうまくはくり)
網膜剥離は2種類
網膜剥離とは網膜が目の壁から剥がれて(離れた)状態のことで、網膜は眼の壁から栄養をもらっているので剥がれた網膜はみる力を失っていきます。網膜にあな(裂孔)ができてそこから液化硝子体が網膜の下に入ってできるもの(裂孔原性網膜剥離)と、裂孔の無いもの(滲出性網膜剥離、牽引性網膜剥離)があります。
網膜剥離ってケガでおこるものじゃないの?
裂孔原性網膜剥離はケガ(外傷)で起こることもありますが、外傷性の網膜剥離は網膜剥離全体からするとほんの僅かで、ほとんどはもともと網膜に弱いところがある人におきます。全ての年齢で起きる可能性がありますが、病気のおきやすい時期は若年者(20歳代)、と中高年(50~60歳台)におおいと言われています。
若年者の網膜剥離は?
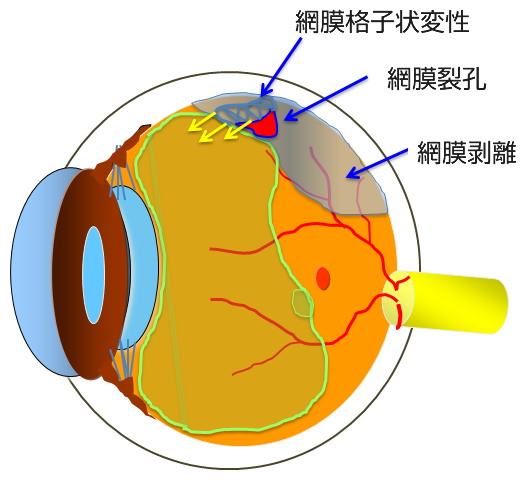
若年者の網膜剥離は主に生まれつきや近視で網膜格子状変性という網膜に薄く引き伸ばされた場所をもっている人のうち、孔(あな)ができてしまうと孔から液化硝子体が網膜の下に入って網膜が剥がれて起こります。若年者では液化硝子体が少ないために進行がゆっくりであることが多いのです(図4)。
- 図4
中高年の網膜剥離は?
中高年の網膜剥離は後部硝子体剥離(図3)をきっかけに発症することがほとんどです。もともと網膜と硝子体の癒着が強く薄い格子状変性の部分まで硝子体剥離が進んだときに運悪く、網膜が破れてしまう(網膜裂孔)とそこから液化硝子体が網膜の下に入り込んで網膜剥離がおこります。中高年の場合液化硝子体が多く、おまけに硝子体が裂孔を引っ張っているので急速に網膜剥離が進行することが多いので早急に治療が必要です(図5 写真A)。
- 図5
- 写真A
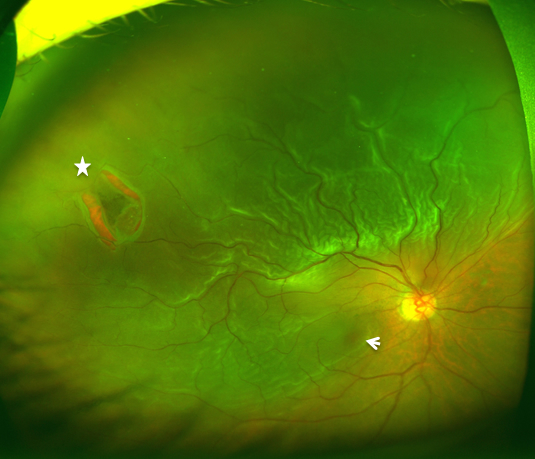
裂孔原性網膜剥離の眼底 黄斑(矢)も剥がれている 裂孔(星)
網膜裂孔
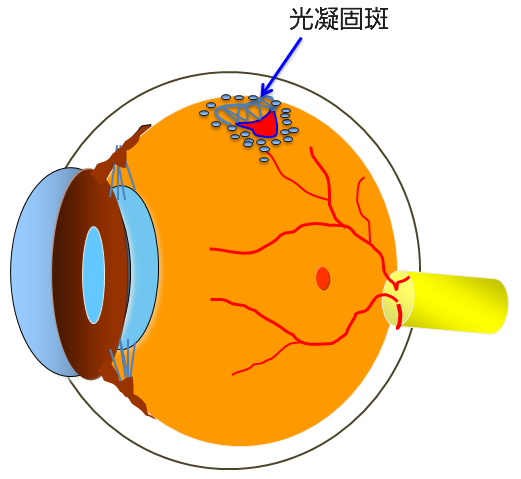
網膜が裂けただけで網膜剥離になっていない場合にはレーザー光凝固を行うことによって多くの場合、網膜剥離への進行を防ぐことができます(図6+写真B-1)。
- 図6
- 写真B-1
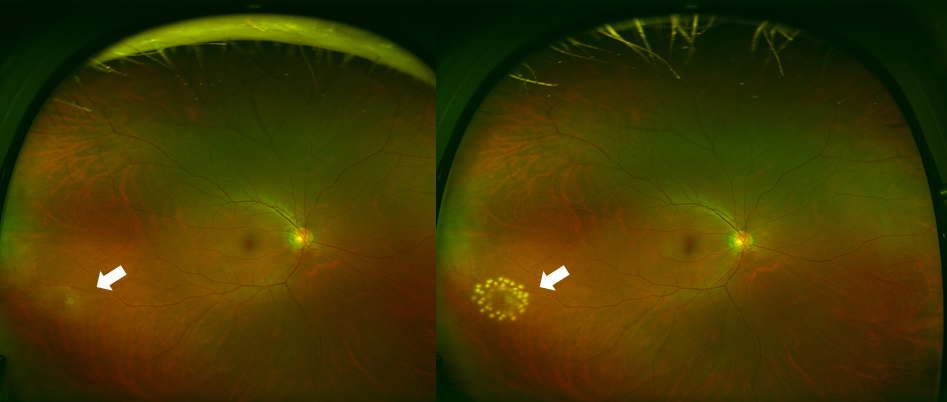
網膜裂孔(左)と光凝固後(右)
外傷性網膜剥離
眼球に強い衝撃が加わったときに眼球が変形して、網膜や毛様体という場所が引き裂かれておきます。眼底に異常がなくてもおこります。
網膜剥離がこじれると難治性の増殖性硝子体網膜症になる
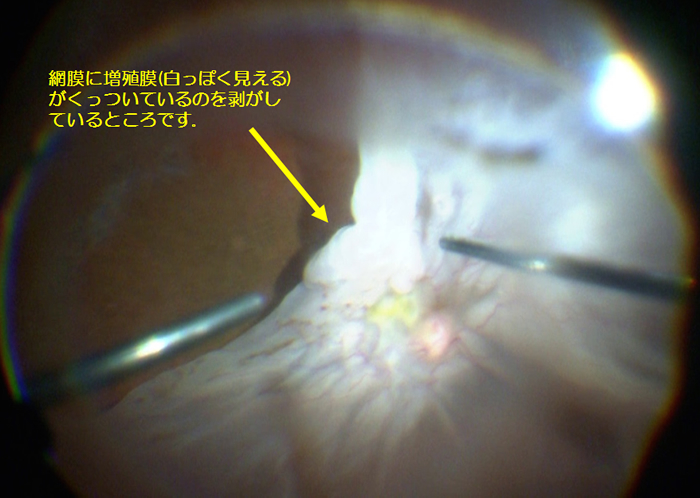
裂孔原性網膜剥離は網膜裂孔から液化硝子体が網膜の下に入るわけですが、逆に網膜の下の細胞も硝子体中や網膜剥離の下に出てきます。その細胞はその後網膜にくっついて膜が張ってきてその膜が縮んで網膜がゴワゴワでシワシワになる場合があります。この状態が増殖性硝子体網膜症です。増殖性硝子体網膜症は時間が経った網膜剥離や裂孔が大きい場合、硝子体と網膜の癒着が強い場合などに起こりやすいのですが。通常の網膜剥離と違って、網膜が硬く縮んでいるので壁にくっつける(治す)のが格段に難しい病気になります。いわば網膜剥離のこじれた状態です。この増殖膜は進行性で手術後にさらにできることもあり厄介です(写真B-2)。
- 写真B-2
網膜剥離の治療は2種類
裂孔原性網膜剥離は孔をふさいで網膜をくっつける手術が早急に必要になります。若年者で液化硝子体が少ない場合や、狭い範囲の網膜剥離である場合は主に強膜バックリング手術を選択します。それ以外の後部硝子体剥離を伴ったものや牽引の強い網膜剥離、増殖性硝子体網膜症では硝子体手術で手術を行います。
強膜バックリング手術
シリコン性の消しゴムのような物を眼球の壁に縫い付けることによって眼球を内側に変形させ、冷凍凝固で孔の周りを目の壁と癒着させることで裂孔を塞ぎます。
硝子体手術
眼球の壁に小さな穴を開けてそこから超小型の器械(硝子体カッター、照明、レーザー、ピンセット、ハサミ)のアタッチメントを使い分けながら、硝子体ゲルを網膜から削り取り、硝子体の牽引を取り除き、網膜の下の水を抜いて裂孔の周りをレーザー光凝固で癒着させて網膜剥離を治します。増殖性硝子体網膜症では網膜表面の膜をゆっくり取り除いてしわしわの網膜をのばしながら網膜をくっつけます(写真C、図7)。黄斑まで網膜剥離が及んでいると術後にゆがみや、十分視力が出ないばあいがあります。
- 写真C
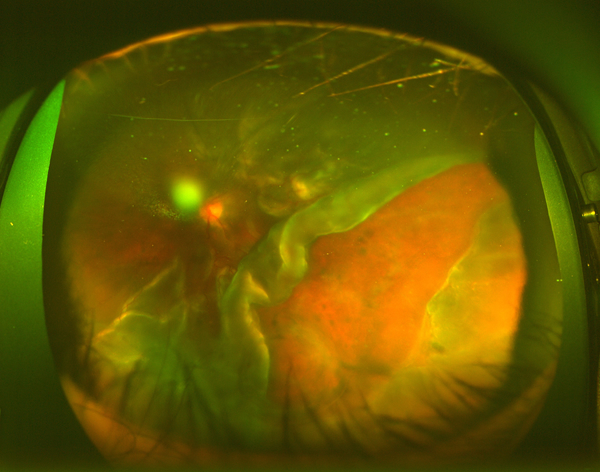
増殖性硝子体網膜症の眼底写真
網膜が収縮し、しわしわになっている
巨大な裂孔をみとめる
- 図7
黄斑上膜(おうはんじょうまく)
病名は様々?
この病気は症状に気づかない場合も多く、検診などで指摘されることも少なくありません。また病名は黄斑上膜、網膜前膜、黄斑前線維症など様々な名前で呼ばれる病気ですが同じものです。
後部硝子体剥離が原因?
もっとも一般的な特発性黄斑上膜(とくはつせいおうはんじょうまく)と呼ばれる病気は主に加齢により後部硝子体剥離が起きたとき、硝子体の皮一枚が網膜の上に残ってそれが縮むことによって網膜がシワシワになる病気です(図8、写真D)。また、眼に炎症を起こしたり、網膜裂孔ができた方にも黄斑上膜になることがあります。通常のカラー眼底写真ではわかりにくい初期の状態でも当院のマルチカラー撮影では鮮明に捉えることができます。
- 図8
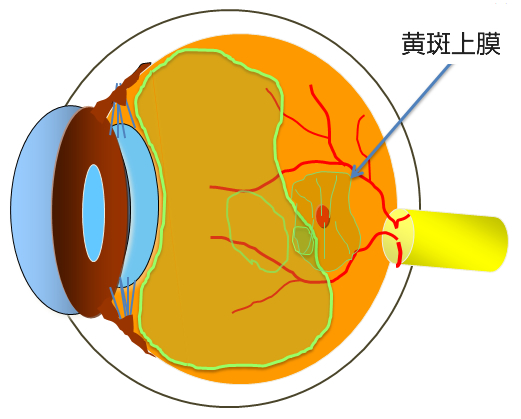
後部硝子体剥離がおきたとき皮一枚残った
- 写真D
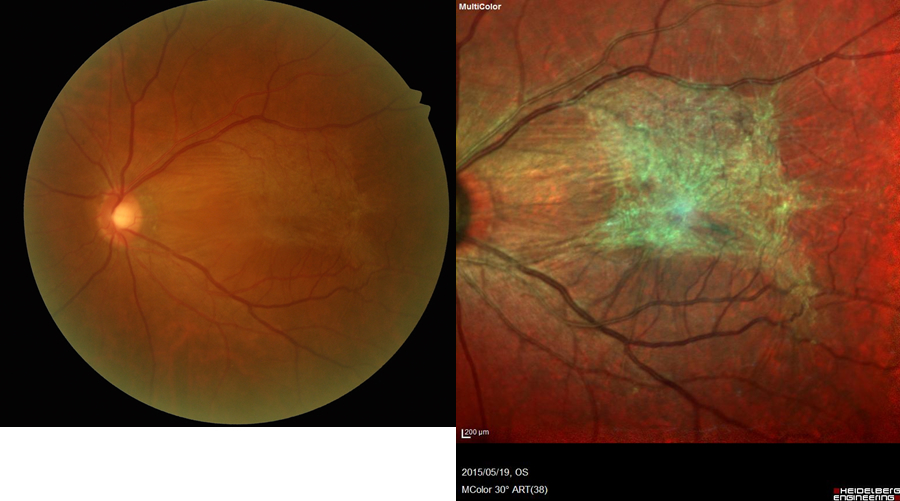
通常の眼底カメラ(左)とマルチカラー撮影(右)の画像
マルチカラーでは黄斑上膜が鮮明に写っている
症状はかすみ(視力低下)とゆがみ(変視症)
黄斑上膜が進行すると膜の収縮に伴って網膜が変形します。そのために変形した網膜は機能が低下し、かすみ(視力低下)やゆがみ(変視症)がおきます。ものが大きく見える(大視症)こともあります。
この病気はすぐに失明する病気ではありませんが、症状が強くなり生活に不自由となれば硝子体手術が必要になります。大幅に視力が低下してしまうと視力の回復がむずかしくなりますので見え方に不自由がなくても定期的な経過観察が必要です。治療は硝子体手術を行って黄斑上膜を超小型のピンセットで剥がします。
黄斑円孔(おうはんえんこう)
これも後部硝子体剥離が原因?
黄斑上膜や網膜剥離の原因に後部硝子体剥離が挙げられますが、黄斑円孔の原因も後部硝子体剥離なのです。硝子体が網膜から剥がれ始めたとき、黄斑と硝子体の癒着が特別強い場合、うまく後部硝子体剥離が起きずに黄斑が引っ張られて孔ができてしまうのです(図9)。
- 図9A
- 図9B
後部硝子体剥離がうまくおこらないと生じる
治療は手術のみ
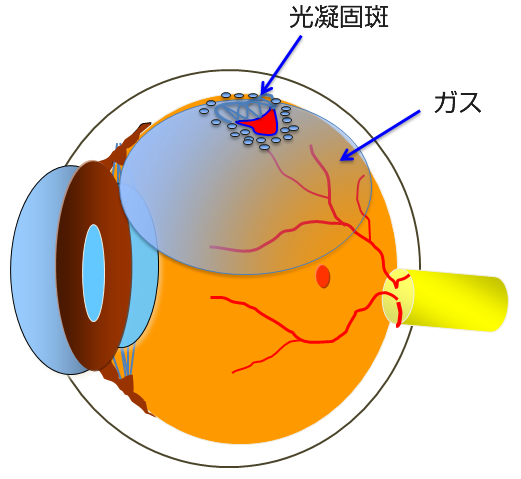
まれに自然に後部硝子体剥離が生じて黄斑円孔が閉じてしまう場合がありますが、ほとんどの場合は自然には治りません。自然閉鎖を待っているうちに黄斑の機能が低下して手術をしても視力の回復が悪くなるので早めの手術をお勧めします。手術では人工的に後部硝子体剥離(硝子体を網膜から剥がす)を行い、眼内に空気を入れて一晩うつ伏せしてもらいます。手術をすると非常に古いものや大きいものを除いてほとんどの場合一回で円孔が閉鎖します(写真E OCT術前後)。
- 写真E OCT前後
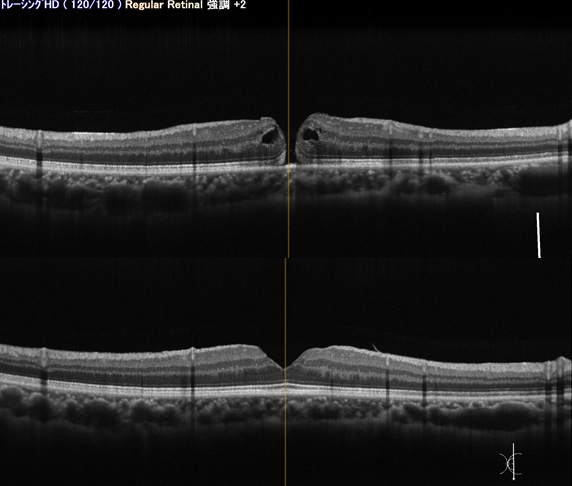
黄斑円孔の治療前(上)と治療後(下)円孔は閉鎖し視力は(0.2)から(1.2)に回復した
糖尿病網膜症ってどんな病気?失明するの?
糖尿病(高血糖)で網膜の血管が壊れる
糖尿病で血糖のコントロールが悪い状態が続くと目の中の細い血管(毛細血管など)の壁が破壊されてゆきます。そうすると、壊れた毛細血管からは血液の成分(水、赤血球、たんぱく質、脂肪など)が網膜にしみ出てきます。これが単純網膜症(図10、写真F)という状態です。実際には網膜に小さな出血や毛細血管瘤という異常が見られる時期です。視力は網膜の中心部の黄斑の機能で決まるため、ほとんどの場合は症状がありません。この時期に眼科を受診され、適切な検査や治療を行うことで、多くの場合その後の失明や視力低下につながる病状の進行を抑えることができます。単純網膜症でも黄斑近くに病変がある場合には黄斑浮腫という、網膜のむくみがおきて急激に視力が低下する場合もあります(写真G、OCT)。
- 図10
- 写真F
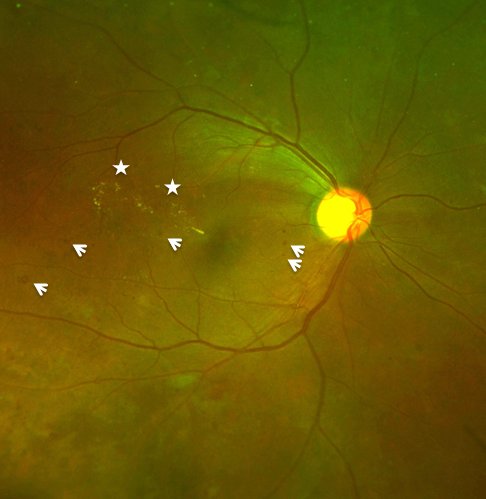
単純網膜症の眼底 毛細血管瘤や網膜出血(矢)と硬性白斑(星)
- 写真G
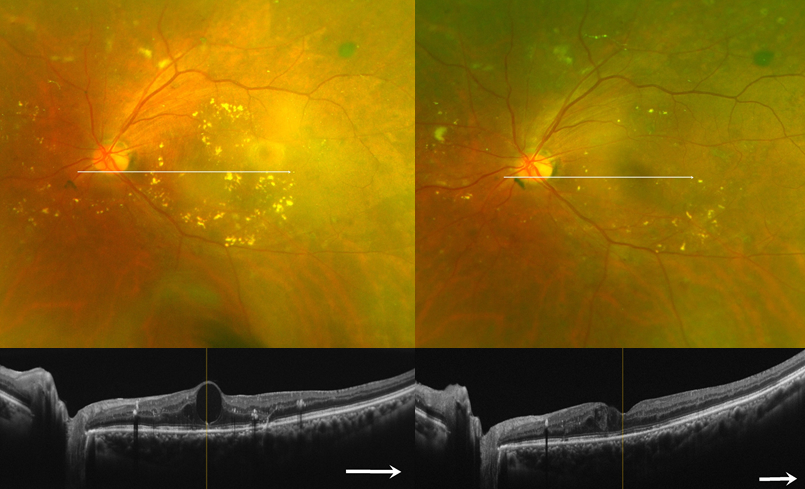
糖尿病黄斑浮腫の眼底とOCT、治療前(左)に較べ、光凝固後(右)は浮腫や硬性白斑が減少している
単純網膜症が進行すると
単純網膜症が進行すると、さらに血管からの水漏れが増えるのみならず、毛細血管がつまって網膜に酸素や栄養が送れなくなります。こういった状態を前増殖網膜症(図11)と言います。血管がつまった場所の網膜は栄養不足で機能が低下します。さらには栄養不足におちいった網膜はいろいろな悪い因子も放出します。その主なものにVEGF(血管内皮増殖因子)といったものがあり、VEGFに反応して網膜の血管から新生血管という異常血管が発生したり(図12)、血管からの水漏れをさらに増やします。この新生血管は硝子体の中に根っこを張るように伸びて行き、膜を形成します(増殖膜)このように新生血管ができた状態が増殖網膜症(図13)です。増殖網膜症でできた新生血管は永久になくなることはなく、その後、後部硝子体剥離がはじまると、切れて眼の中に硝子体出血などの大出血をおこし、急激に視力が低下します(写真H)。もしくは網膜と増殖膜が強く癒着している場合には網膜が浮き上がってきます(牽引性網膜剥離、写真I)。眼科を受診していない場合、こうなって初めて気がつく場合も少なくありません。硝子体出血や牽引性網膜剥離(図14)になってしまうと手術が必要になります。
- 図11
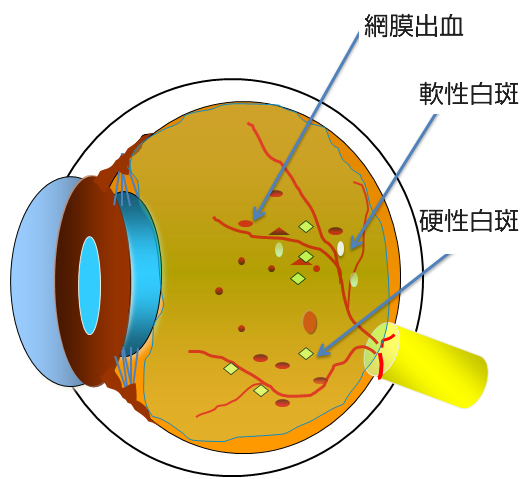
- 図12
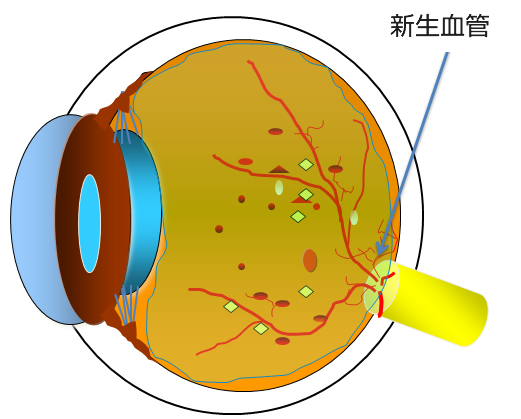
- 図13
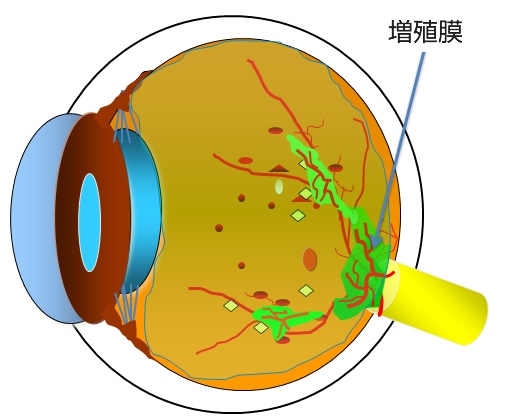
- 写真H
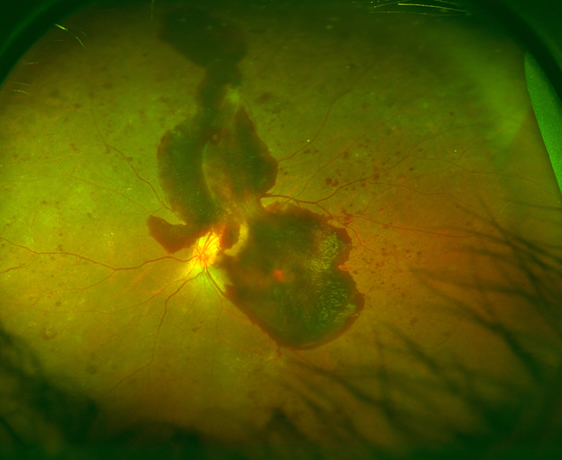
増殖糖尿病網膜症でできた新生血管が切れて、網膜と硝子体のすきまに出血を起こしている(網膜前出血)
- 写真I
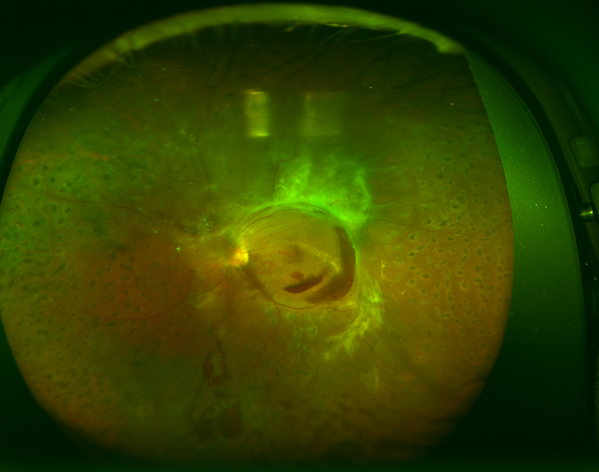
新生血管からできた増殖膜(白い部分)とその周囲に牽引性網膜剥離を認める
- 図14
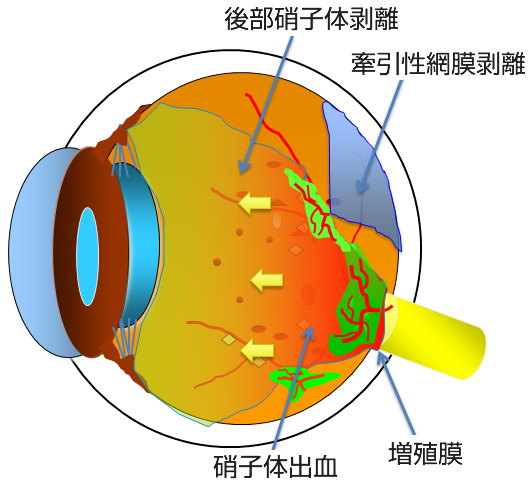
糖尿病網膜症の治療は?
治療の基本は内科治療
糖尿病網膜症の治療の基本は内科的な血糖コントロールです。血糖コントロールがわるい状態が続くとさらに網膜症が進行します。しかしながら、たとえ血糖が正常に保たれていても一旦ダメージを受けた血管や網膜が元に戻ることはありません。だから糖尿病と言われた方は視力が良くても定期的な眼底検査が必要になるのです。
網膜症の無い方や軽症網膜症では視力が良くても定期検査を
網膜症がない場合や網膜症が軽症なうちは定期的な眼底検査で進行がないかチェックしましょう。検査の間隔は病状や血糖値などを総合して決めて行きます。 精密な眼底検査は散瞳薬という瞳孔を拡げるめぐすりを使って行いますが、当院では超広角レーザー眼底撮影装置Optos 200Txという装置で散瞳点眼薬を用いずに眼底検査を行うこともできます。(注:白内障が進行している場合、瞳孔が小さい場合、病状が進んでいる場合などは散瞳が必要になります)
蛍光眼底造影検査で血管の異常を詳しくチェック
眼底検査で網膜出血や水漏れが増えたり、軟性白斑など血流が悪い兆候(虚血性変化)がでるようになると、蛍光眼底造影(写真:正常、写真:糖尿病網膜症)という、血管造影検査が必要になります。これは蛍光色素を点滴しながら眼底写真を撮る検査です。この検査では毛細血管の閉塞、新生血管、血管からの水漏れ部位などの血管の異常がより精密に診断できます。蛍光眼底造影で用いる造影剤は色素でレントゲンやCT、MRIなどで用いる造影剤とはまったく違うものです。通常、造影検査自体は5分程度ですみ、外来で行います。
- 正常
- 糖尿病網膜症
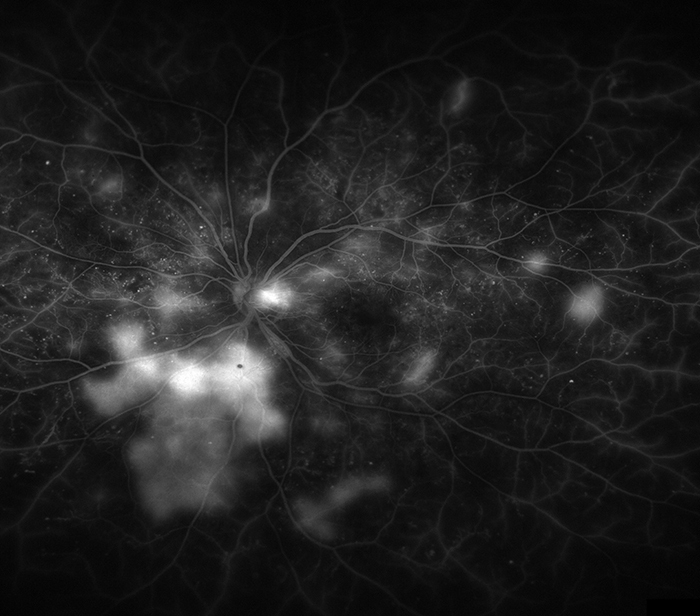
白くにじんでいるところ(黄色の枠以外も)は新生血管から水漏れをしているところです。
小さな白い点は毛細血管瘤です。
レーザー光凝固
蛍光眼底造影検査で毛細血管がつまっている場合にはレーザー光凝固を行って網膜をまびきして、網膜の栄養の需要と供給のバランスを保ち、新生血管の発生や増加を防ぎます。また、局所的な水漏れに対してもレーザー光凝固で水漏れポイントを凝固します。レーザー光凝固は網膜にやけどをつくる治療のため、ある程度痛みがあり、一時的に網膜のむくみ(黄斑浮腫)が増加したり、かすみが強くなる等の症状もありますが進行した網膜症には失明を防ぐために必要不可欠な治療です。従来のレーザー光凝固は痛みが強く途中で治療を中断される方もいましたが、当院では最新のナビゲーションレーザー光凝固装置を用いて眼球の動きを追尾しながら自動で高速に行えるため、より安全に痛みや治療時間を減らすように努めております。(写真J)。
- 写真J
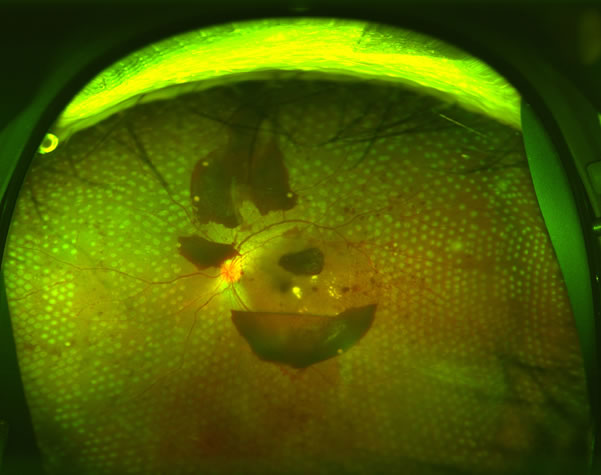
硝子体手術
増殖網膜症では後部硝子体剥離が進行すると新生血管が切れて硝子体出血を起こしたり、網膜が持ち上げられて牽引性網膜剥離という状態になります。そういった場合はもはやレーザー光凝固だけでは治療が不可能で適切な時期に硝子体術が必要になります。硝子体手術で出血を取り除き、新生血管でできた増殖膜を網膜から切り離し、必要なところにレーザー光凝固を行い、網膜にかかる余分な力を取り除き、網膜を壁にくっつけます。当院では最新の手術装置を用い25ゲージ、27ゲージといった最も小さな傷口で行える手術を行っています。
黄斑浮腫の治療
血管からの水漏れが黄斑に及ぶと黄斑がむくみます(黄斑浮腫)。黄斑は網膜の中でも視力を生み出す場所なので黄斑がむくむと網膜がダメージを受け、視力が低下します。視力低下を防ぐためにはむくみを抑える必要があります。水漏れの場所が黄斑から離れた場所であればレーザー光凝固で水漏れ部位を凝固して水漏れを止めます。しかしながら水漏れ部位が黄斑に近い場合や、いたるところから漏れている場合には光凝固は十分に行えません。そこで、そういった場合には薬物治療(注射)を行います。薬物治療には現在はステロイド薬と抗VEGF薬があります。ステロイド薬は網膜に選択的に効かせるために眼球のふちもしくは硝子体内に注射し、抗VEGF薬(アイリーア®、ルセンティス®)は硝子体内に注射します。いずれも血管からの水漏れを抑え浮腫を減らす効果があります。しかしながらくすりの効果が切れると再発することもあるので複数回の治療が必要になることもあります。近年抗VEGF薬など効果的な薬物が出てきているので、以前より治療成績が改善し、視力が維持できるようになりましたが、それでも治療に十分反応してくれない場合やたとえむくみが治っても視力が改善しない場合など糖尿病黄斑浮腫は最も難治な病気の一つです。
網膜静脈閉塞症ってどんな病気?
網膜の血管には網膜動脈と網膜静脈があります。構造上、網膜には必ず動脈と静脈の交差点があり、その交差点において動脈硬化で硬くなった動脈壁が静脈を押しつぶして静脈の流れが悪くなることが網膜静脈分枝閉塞症です(写真K)。すべての網膜静脈がまとまった中心静脈でつまると網膜中心静脈閉塞症になります。高血圧や糖尿病、血液疾患の方に多いといわれていますが、かならずしもそういった基礎疾患がない場合も少なくありません。網膜静脈分枝閉塞症の場合、黄斑から離れた場所におきた場合には症状が全くなく、検診などで見つかる場合もありますが、黄斑に近い場合は黄斑がむくむ(黄斑浮腫)ためにゆがみや視力低下などの症状が現れます。また、網膜静脈閉塞症発症後、数ヶ月以上経過した場合には静脈閉塞部位に新生血管が出来ることがあり、この新生血管が後部硝子体剥離で切れると硝子体出血をおこすこともあります。
黄斑浮腫の治療
網膜静脈閉塞症の黄斑浮腫に対してはルセンティス、アイリーアなどの抗VEGF薬が有効でほとんどの方は浮腫が消失したり減少することで視力が改善しますが、もともとの血管閉塞の程度によって十分に視力が回復しない場合やゆがみが残ることもあります。また、薬物療法ではくすりの効果が切れると再発して、再治療が必要になることがあります。薬物療法で効果が十分得られない場合や、薬物療法でも再発を繰り返す場合では硝子体手術を行うと黄斑浮腫に有効な場合があります。その他の治療ではステロイド薬の注射、落ち着いた後に血管がつまった場所にレーザー光凝固を行って、硝子体出血や新生血管緑内障の予防を行います。
入院手術を希望される方へ
硝子体手術は眼にとっては大手術ですが、当院では網膜専門医が最新の手術設備や機器を用いて行っており、以前と比較にならないくらい低侵襲(目や体にかかる負担が少ない)で手術を行えます。そのため特別難治性な病気を除けば、日帰り手術が可能であり、当院は原則日帰り手術で行っています。その他の諸事情で入院手術を希望される場合は白井病院(三豊市高瀬町)で代表の執刀での手術を受けることも可能です。